無痛分娩・和痛分娩
2024年06月03日(月曜日) 分娩の痛みは女性の一生でいちばん強い痛みと言われるほど強い痛みです。痛みの感じ方は人によって様々ですが、非常に強い痛みは心身とも消耗させ、正常な判断を鈍らせる場合があります。
痛みを取り除いて分娩するのを無痛分娩と呼んでいますが、無痛分娩は全く痛みがない状態で分娩するわけではありません。稀に硬膜外麻酔がよく効いて全く痛みを感じないでお産をする人もいますが、たいていの場合は多少の痛みが残ります。このため、無痛分娩と言わずに和痛分娩と呼んでいる施設もありますが、無痛分娩も和痛分娩も行う手技は全く同じです。
現在ではお産のスタイルはお産をする人(産婦)が主体となって決めるのが普通になっています。無痛分娩はその中のひとつの選択肢です。
1.無痛分娩を選択する人はどのくらいいますか?
無痛分娩の方法は硬膜外麻酔によるもの、脊髄くも膜下硬膜外併用麻酔、医療用麻薬(オピオイド鎮痛薬)の静脈注射や筋肉注射によるもの、吸入麻酔薬である笑気の吸入等がありますが、無痛分娩として全世界でいちばん多く行われている手技は硬膜外麻酔です。
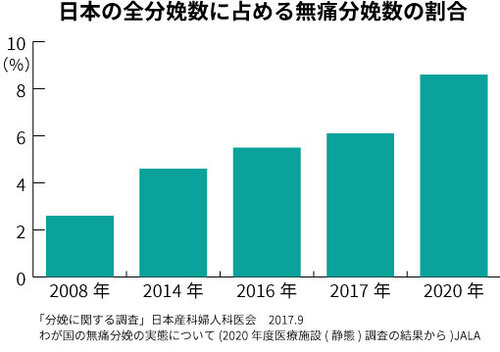
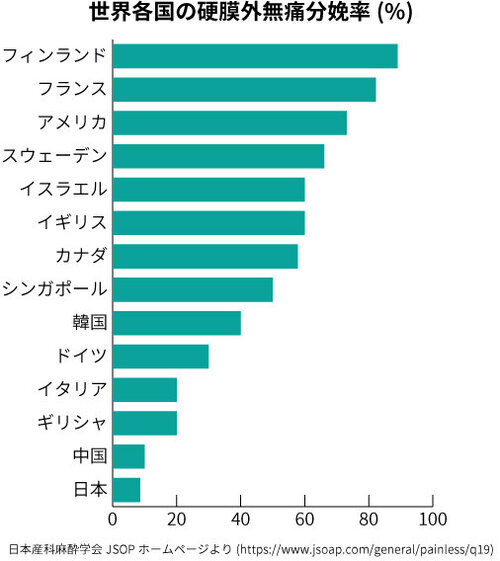
わが国では無痛分娩の割合が2008年では2.6%でしたが、年々増加し2020年では8.6%に上昇しています。しかし、世界各国の無痛分娩率と比較するとはるかに低く、フランスやフィンランドは硬膜外無痛分娩が8割以上を占めています。
欧米の硬膜外無痛分娩率が高い理由の一つに分娩はそれに伴う麻酔も含めてすべて社会保障費で賄われているということです。日本では出産した場合に健康保険協会から出産育児一時金が支払われますが、分娩の費用は自費で、無痛分娩のための硬膜外麻酔も自費となるため、施設によって支払う金額が異なってきます。
2.硬膜外無痛分娩の特徴
全く陣痛の痛みを取り除いてしまうと、陣痛も弱くなるので、なかなか分娩がすすまないことがあります。このため、多少の痛みは残っても分娩が順調に進むように薬の量を調整します。
硬膜外麻酔は筋肉の緊張を緩めるため、骨盤周囲の緊張が取れて分娩が急激に進行する場合もあります。
硬膜外麻酔のカテーテルを設置するのは原則、麻酔専門医が行いますが、施設によっては夜間や休日は麻酔科医がいないため、カテーテルの導入ができないことがあります。このため硬膜外無痛分娩を希望される場合は計画分娩となります。
当院においても、麻酔科医が24時間待機しているわけではありませんので、硬膜外無痛分娩を希望される場合は日を決めてご入院いただき、カテーテルを設置して分娩誘発を行っています。
ただ、誘発開始当日に分娩になるとは限らないため、陣痛誘発剤を使用してもなかなか陣痛が来ないような場合はカテーテル設置を翌日にするなど、遅らせています。
3.無痛分娩のメリット・デメリット
無痛分娩のメリットは次のようなものがあります。- 疼痛の緩和 陣痛の耐え難い痛みが軽減されることによって産婦はおちついてお産に臨むことができます。
- 体力を温存 耐え難い痛みが長時間続くと夜も眠れなくなり、体力が消耗され、出産後の体力回復も遅れます。痛みが少ない状態でお産すると体力は温存され、産後の回復も早くなります。
- リラックス効果 硬膜外麻酔は筋肉の緊張を緩める働きがあります。痛みにより緊張していた筋肉が柔らかくなり、産道が広がりやすくなるため分娩が進行しやすくなります。
無痛分娩には次のようなデメリットもあります。
- 陣痛が弱くなるため分娩時間が長くなります。微弱陣痛の場合は陣痛誘発剤を使用する必要性がでてきます。
- 麻酔がしっかり効いていると腹筋に力が入らず、いきむことが難しい場合があり、そのような時は吸引分娩になります。
- 低血圧:麻酔で血管が拡張するため血圧が低下し、胎児への酸素の供給が悪くなる場合がありますが、たいていは痛みが強くなってから麻酔薬を使用しているため、血圧は下がらないことが多いです。
- 硬膜外無痛分娩の合併症
- 全脊髄くも膜下麻酔 カテーテルの先端が硬膜を通り越してくも膜下腔に入って、それに気付かずに硬膜外麻酔用の薬剤を注入し続けると、麻酔レベルが下半身より上半身に上がっていき、呼吸を担当する筋肉が麻酔のため動かすことができなくなると呼吸が止まり、生命の危険が出現します。硬膜外腔麻酔針を穿刺後に脳脊髄液がでてくる、また、カテーテル挿入後に試験的に麻酔薬を少量投与したときに足が暖かくなるや足がしびれるという状態の場合はカテーテル先端がくも膜下腔に迷入している可能性が高いため、カテーテルの入れ直しを行います。この場合くも膜下腔は硬膜外麻酔針で穿刺され、穴があいているためこの穴から脳脊髄液が漏れて髄圧が低下するため頭痛がおこります。(低髄圧症候群*)
- 局所麻酔薬中毒 カテーテルの先端が血管に迷入してしまった場合、これに気付かずに麻酔薬の投与を続けると血管のなかに多量の麻酔薬が入ってしまい、錯乱や意識障害などの中枢神経症状、不整脈や血圧低下、心停止などの心臓に対する症状が出現します。
*低髄圧症候群:髄液は脳と脊髄の周りを満たす無色透明の液体で、中枢神経を保護し、栄養を供給する役割を持っています。この髄液が減少すると、脳の浮力が失われ、重力の影響で脳が下方に引っ張られ、頭痛やその他の症状が発生します。脊椎麻酔(腰椎麻酔)ではくも膜下腔を穿刺すると針穴ができ、この穴から髄液がもれるため、頭痛などの症状がでます。穴は1週間程度で塞がるので症状は軽快します。
4.硬膜外麻酔の実際
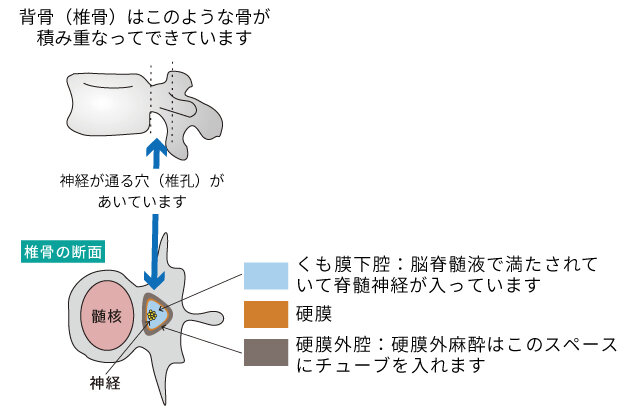
背骨(脊柱)は下のような椎骨が積み重なって形作っています。椎骨は椎体と椎弓でできていて椎体の後ろ側に椎孔という穴があいています。穴には脊髄神経がとおっていますが、神経はクモ膜下腔といって一番内側の脳脊髄液で満たされた空間を走っていてそれぞれの支配領域で椎骨より外に出て各臓器に配分されています。
くも膜下腔の外側を丈夫な硬膜が覆っており、硬膜の外側のスペースを硬膜外腔と呼びます。硬膜外麻酔はこのスペースにカテーテルを留置して局所麻酔剤を注入し、局所麻酔剤は硬膜をとおってじんわりとくも膜下腔の脊髄神経に作用し、痛みを取り除きます。
くも膜下腔に直接局所麻酔剤を注入する麻酔方法は脊椎麻酔(腰椎麻酔)で神経に直接薬剤が作用して運動神経も知覚神経も遮断するため足はしびれて動かすこともできません。
硬膜外にカテーテルを導入するにあたって、硬膜外針で穿刺する場所にまず局所麻酔を行います。局所麻酔は多少痛いですが、とても細い針を用いるのでひどく痛いわけではありません。
局所麻酔を浸潤させた場所に硬膜外針を刺して硬膜外腔に到達すると針をとおしてカテーテルを送り込みます。背中から硬膜外腔を穿刺し、針をとおしてカテーテルを留置します。
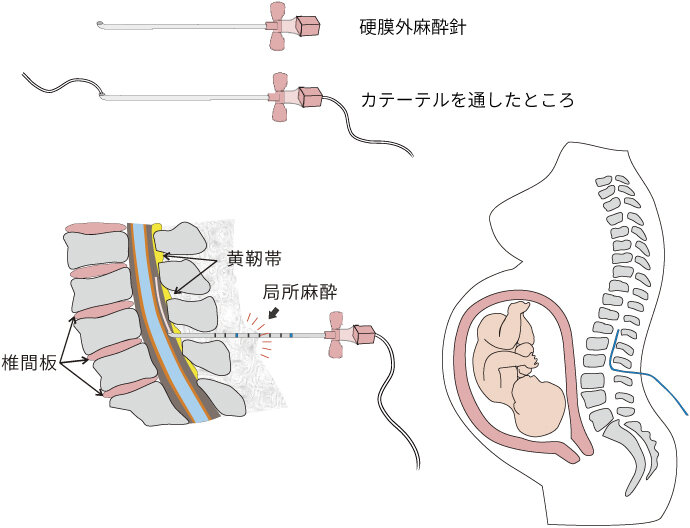
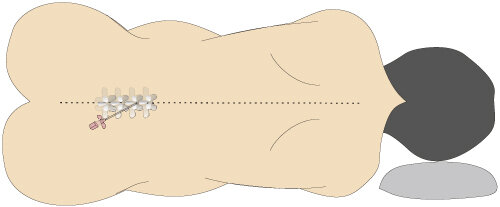
穿刺の際は下図のように横になって膝を抱えてできるだけ穿刺の場所が外側に突き出すようにすると背骨と背骨の間が開いて硬膜外腔に入れやすくなります。
5.硬膜外麻酔を行ってはいけない疾患、状態(禁忌)
- 穿刺する部位に感染がある、もしくは妊婦が敗血症になっている場合(硬膜外膿瘍や髄膜炎の原因になります。)
- 血小板が少ない、または血液が固まらないようにする薬剤を内服している場合(穿刺した場所の出血が止まりにくければ血種ができ神経を圧迫し、麻痺がおこります)
- 閉塞性肥大型心筋症(心不全を起こすリスクが高いです。)、大動脈狭窄症、大動脈弁狭窄症(重度の心不全をおこします)
- 多発硬化症 以前は硬膜外麻酔は禁忌でしたが、最近の研究では症状の悪化は認めず安全に思考できるという報告が多いですが、薄い濃度の麻酔薬を使用する必要性があるようです。
6.おわりに
当院では昨年度は184人が分娩されましたが、その中で硬膜外無痛分娩を選択される割合は約30%でした。この場合、当院は麻酔科医師が24時間常駐しているわけではないため、硬膜外無痛分娩を希望される場合は日を決めてご入院いただき、硬膜外カテーテルを留置して陣痛誘発剤で陣痛を誘発します。痛みが強くなってきたときにカテーテルから局所麻酔剤を注入し、麻酔効果が得られます。
陣痛誘発を決めていた日より前に陣痛が来た場合は、平日の9時~17時の間であれば硬膜外カテーテルを入れることができる場合が多いですが、休日や夜間は対応できません。
分娩の際の硬膜外麻酔は保険の適応がないため自費になります。当院ではあらかじめ血がとまりにくくないかどうか、また麻酔を受けるにあたって全身状態は問題ないかを調べるために妊娠後期に外来で血液検査をおこなっています。この血液検査は自費で14000円程度かかります。硬膜外麻酔は分娩費用のほかに費用がかかります。

加藤 淑子 (かとう よしこ)
産婦人科 顧問産婦人科・周産期センター

 ポスト
ポスト